治療法をご提供
目次インデックス
治療方針
OUR TREATMENT POLICY
安全で体にやさしい治療でしっかり治す
当科では「安全で体にやさしい治療でしっかり治す」ことを大切にしています。
肝臓・胆道・膵臓の病気は、しばしば命に関わることがあり、治療には高い専門性と経験が求められます。私たちは、これらの難しい病気に対して、患者様一人ひとりの病状・体力・生活背景を丁寧に評価し、その上で最適な治療法を選択しています。
従来の手術は「大きな傷」と「長い入院」が当たり前でしたが、現在では腹腔鏡手術の導入により、小さな傷で体への負担を減らしつつ、根治を目指すことが可能になってきました。手術だけでなく、周術期の管理(術前から術後、退院後まで)にも力を入れ、早期の社会復帰・生活の質(QOL)の向上を目指しています。
当科は外科医だけでなく、内科・麻酔科・看護師・リハビリスタッフなど、さまざまな専門職が連携するチーム医療を実践しています。患者様とご家族が安心して治療を受けられるよう、診断から治療、術後のサポートまで切れ目なく寄り添います。
患者様とご家族が安心して治療に臨み「ここで治療を受けてよかった」と思っていただけるよう、スタッフ一同全力でサポートいたします。
対象疾患
膵臓
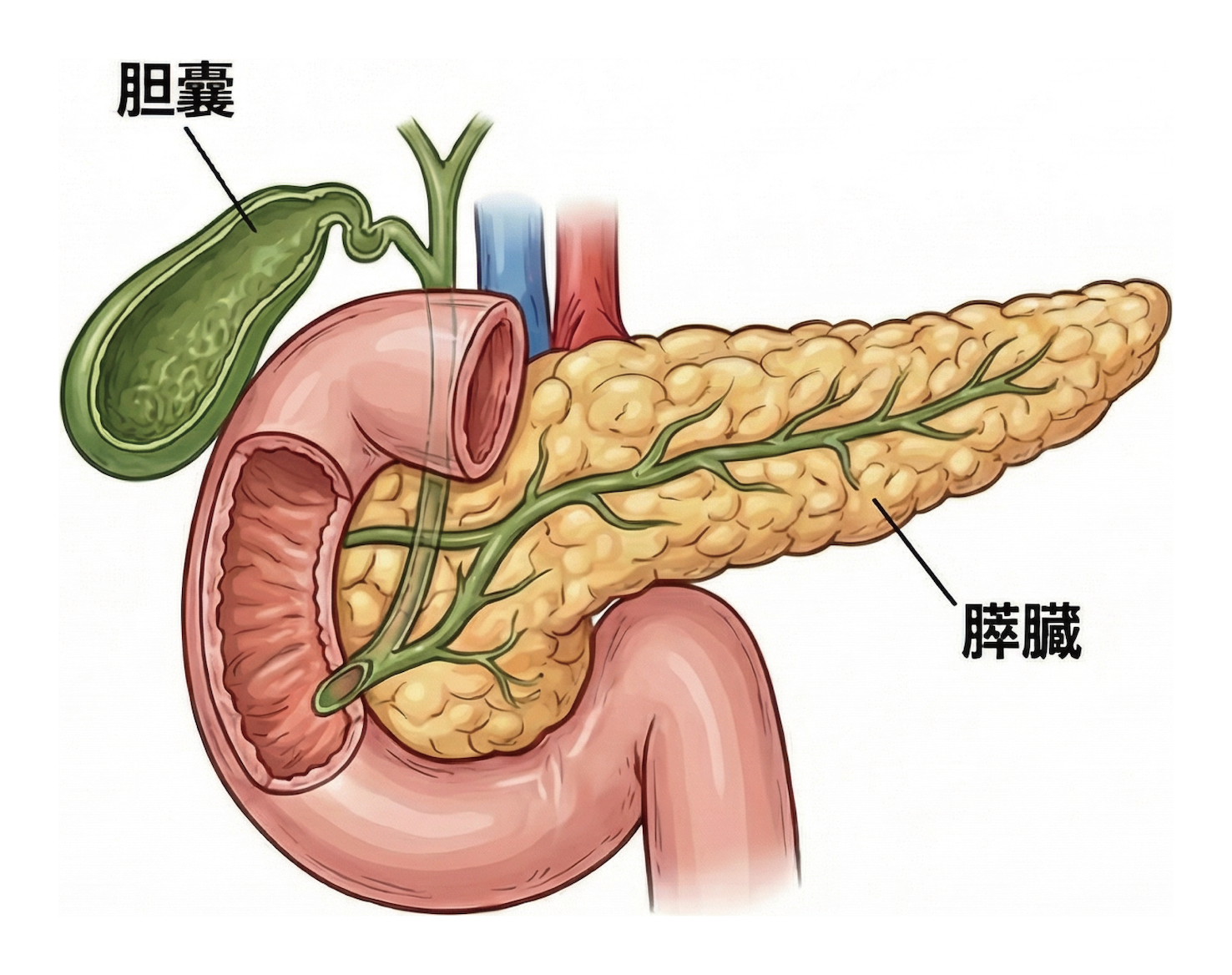
膵臓は、胃の裏側に位置する長さ約20cm前後の臓器で、食べ物を消化する酵素や血糖値を調整するホルモン(インスリンなど)を分泌する重要な臓器です。膵臓の病気は、症状が出にくく進行してから発見されることが多いため、注意深い検査と診断が必要です。
腫瘍の性質・大きさ・位置・進行度により、治療方針は大きく変わります。画像診断・内視鏡検査・病理検査を組み合わせ、経過観察でよいか、手術が必要かを慎重に判断しています。
| 肝臓に発生する腫瘍 | |
|---|---|
| 膵がん(膵癌) | 最も一般的な膵臓の悪性腫瘍で、膵液を分泌する細胞から発生します。進行が早く、早期発見が難しいため治療に挑戦が伴います。黄疸、体重減少、背部痛などが主な症状です。 |
| 膵神経内分泌腫瘍(NET / NEN) | ホルモンを分泌する細胞から発生する腫瘍で、良性のものから悪性のものまで幅広く存在します。ホルモンを過剰に分泌する場合、低血糖や消化性潰瘍など特有の症状を起こすことがあります。 |
| 膵のう胞性腫瘍 | 膵臓の中に液体がたまる袋(のう胞)を伴う腫瘍で、いくつかのタイプがあります。 |
| IPMN(膵管内乳頭粘液性腫瘍) | 膵管に沿って広がり、粘液を産生します。悪性化のリスクがあり、定期的な経過観察や手術が必要になる場合があります。 |
| MCN(粘液性嚢胞性腫瘍) | 若い女性に多く、放置するとがんに進展する可能性があるため、切除が勧められることがあります。 |
| SPN(Solid-pseudopapillary neoplasm) | 若年女性に多いまれな腫瘍で、低悪性度ですが手術で切除する必要があります。 |
| SCN(漿液性嚢胞性腫瘍) | 基本的には良性で、多くの場合は定期観察で十分です。 |
肝臓・胆管・胆のう

肝臓は、右上腹部に位置し、体内で最も大きな臓器です。栄養の代謝やエネルギーの貯蔵、体に不要な毒素の分解など、多くの重要な役割を担っています。
胆管は、肝臓で作られた「胆汁」という消化液を十二指腸まで運ぶ通り道です。胆汁は脂肪を消化するために欠かせない働きをしています。
胆のうは、肝臓の下にある小さな袋状の臓器で、胆汁を一時的にためておき、食事の際に腸へと送り出します。
これらの臓器に発生する腫瘍やがんは、初期には症状が出にくいことも多く、病気が進行してから黄疸や腹部の違和感などで見つかることがあります。そのため、定期的な検査と早期発見がとても大切です。
| 肝臓・胆管・胆のうに発生する腫瘍 | |
|---|---|
| 肝がん(肝癌) | 慢性肝炎や肝硬変を背景に発生することが多く、日本ではB型肝炎やC型肝炎ウイルス感染が主な原因です。近年では、生活習慣に関連する「脂肪肝」から肝がんが発生するケースも増えてきています。特に、肥満・糖尿病・高血圧・脂質異常症などをお持ちの方では、知らないうちに肝臓に炎症が進み、肝がんができることがあります。初期には症状が乏しく、進行すると倦怠感、黄疸、腹水などが出現します。 |
| 転移性肝がん | 大腸がんや胃がんなど、他の臓器から肝臓に転移してできるがんです。大腸がんや胃がんからの転移が特に多く、原発巣の治療と合わせて肝切除を行うことで長期生存を目指すことができます。 |
| 胆管がん・胆のうがん | 胆管や胆のうにできるがんで、しばしば黄疸や腹部の違和感をきっかけに発見されます。腫瘍の場所や広がりに応じて、肝切除、膵頭十二指腸切除、胆管切除などを選択します。 |
| 良性肝腫瘍 | 血管腫や過形成性結節などがあり、多くは良性で経過観察が可能です。ただし、大きな腫瘍や症状を伴う場合、診断が難しい場合は手術が検討されます。 |
| 診断の際に行う検査 | |
|---|---|
| 超音波(エコー) | スクリーニング検査として有用です。 |
| CT・MRI |
腫瘍の位置や広がりを詳細に把握するための検査です。 |
| 血液腫瘍マーカー(AFP、PIVKAII、CEA、CA19-9など) | 腫瘍の存在や再発チェックに活用します。 |
| 内視鏡的検査(ERCP、EUSなど) | 胆道や膵臓を詳しく調べるために行われる検査です。また黄疸がある場合は内視鏡治療で減黄治療することもあります。 |
治療法
腹腔鏡下手術
当科では腹腔鏡下手術を積極的に導入しています。小さな傷からカメラと器具を挿入し、体の中をモニターで拡大して見ながら精密に手術を行います。
- 傷が小さいため術後の痛みが軽減される
- 緻密な手術ができるので、出血量が少なく済む
- 術後の回復が早く、入院期間が短い
- 早期に社会復帰・職場復帰が可能
3Dイメージの利用
当科では、術前にCT画像をもとに立体的な3Dイメージを作成しています。これにより、腫瘍と脈管の位置関係を正確に把握し、患者さんごとに「オーダーメイドの手術計画」を立てることが可能になります。最新の機器と技術を組み合わせることで、より安全で確実な治療を実現しています。
開腹手術との使い分け
腹腔鏡手術は患者様にとって多くの利点があるため、まずは腹腔鏡手術で実施できるかを検討します。しかし、治療の最終的な目的は「安全に、病気を確実に治すこと(根治)」です。そのため、腫瘍の位置や広がりによっては、開腹手術を選択する方がより安全で確実な場合があります。当科では常に、患者様にとって安全で根治性の高い術式を最優先に考えて治療方針を決定しています。
その他の治療選択肢
手術切除が難しい場合には、ラジオ波焼灼療法(RFA)や化学療法、放射線治療を組み合わせて行うこともあります。
よくあるご質問
- Q腹腔鏡手術は傷の痛みは強いですか?
- Q入院期間はどのくらいですか?
- Q食事はいつからできますか?
- Q合併症のリスクは?
- Q術後に気をつけることはありますか?
- Q再発の可能性はありますか?
スタッフ紹介
部長
- 主な専門領域
- 肝胆膵腫瘍
認定資格
日本外科学会 専門医 指導医
日本消化器外科学会 専門医 指導医
日本肝胆膵外科学会 評議員
日本がん治療 認定医
日本消化器病学会 専門医
麻酔科標榜医
産業医
緩和ケア研修会修了
所属学会
日本外科学会
日本消化器外科学会
日本肝胆膵外科学会
日本消化器病学会
医長
認定資格
日本外科専門医 指導医
日本消化器外科専門医 指導医
日本肝胆膵外科学会 評議員
日本内視鏡外科学会 技術認定医
da Vinci Certificate 術者資格
消化器がん外科治療認定医
麻酔科標榜医
緩和ケア研修会修了
所属学会
日本外科学会
日本消化器外科学会
日本肝胆膵外科学会
日本内視鏡外科学会
日本臨床外科学会
日本癌治療学会
日本ヘルニア学会